Transfert d’embryon congelé

Qu’est-ce qu’un transfert d’embryon congelé ?
À la suite d’une fécondation in vitro, les embryons peuvent être tous congelés, ou uniquement les surnuméraires restants après le transfert d’un embryon frais. Ces embryons peuvent être congelés entre le 3e et le 6e jour de développement, pour être plus tard décongelés et transférés dans l’utérus. Afin d’obtenir les meilleures chances d’implantation de l’embryon et le développement d’une grossesse, l’endomètre doit présenter des conditions propices. Il est préparé grâce à un traitement hormonal, dont l’évolution est suivie par des prises de sang et des échographies.
Procédure thérapeutique
Il existe deux méthodes pour préparer l’endomètre en vue du transfert d’embryon : en cycle substitué ou stimulé.
Le protocole substitué est un cycle artificiel : les hormones habituellement sécrétées par les ovaires (les œstrogènes et la progestérone) sont administrées par voie orale et/ou vaginale, dans le but de reproduire la phase proliférative/folliculaire et la phase lutéale du cycle. Durant la première partie du cycle, les œstrogènes sont débutés le premier jour des règles et administrés seuls pour une durée d’environ 14 jours, entraînant une prolifération de l’endomètre. Lors de la première échographie, on constate que l’endomètre s’épaissit et change d’aspect sous l’effet des œstrogènes. À l’issue de la première partie du traitement, lorsque l’endomètre présente une épaisseur suffisante, la progestérone, qui joue un rôle crucial dans l’implantation de l’embryon, est débutée en association aux œstrogènes.
Le transfert est programmé à une date précise afin de synchroniser l’âge de l’embryon aux caractéristiques de l’endomètre et optimiser les chances d’implantation. L’absorption de la progestérone par voie vaginale pouvant être variable selon les patientes, son dosage est requis afin de vérifier que sa concentration sanguine soit bien supérieure à 10 ng/mL. Dans le cas contraire, une injection de Progiron, médicament progestatif par voie intramusculaire, permet de rattraper une mauvaise absorption (coût hebdomadaire d’environ 60 € non remboursé par la Sécurité sociale). Cette injection sera répétée tous les jours. La progestérone, comme les œstrogènes, doivent être poursuivis tout au long du premier trimestre, c’est-à-dire jusqu’à 12 semaines d’aménorrhée, moment où le placenta prend le relais sur la sécrétion hormonale. En effet, dans ce protocole, les ovaires ne sécrètent aucune hormone.

Dans le protocole stimulé, les œstrogènes et la progestérone sont sécrétés par les ovaires en réponse aux gonadotrophines, les hormones stimulant les ovaires. Elles sont uniquement administrées sous forme d’injection sous-cutanée. La phase proliférative, ou première partie du cycle, est marquée par une sécrétion accrue d’œstrogènes par les ovaires, entraînant une prolifération de l’endomètre. L’échographie et la prise de sang, répétées à intervalle régulier, permettent de s’assurer de la bonne réponse ovarienne ainsi que de l’épaisseur et de l’aspect de l’endomètre sous l’effet des œstrogènes. Aux environs du 14e jour du cycle, le passage en phase lutéale fait suite au déclenchement de l’ovulation par une injection d’Ovitrelle, qui permet la formation du corps jaune sécrétant de grandes quantités de progestérone. Afin de soutenir la phase lutéale, l’administration d’Ovitrelle sera répétée à J3 et J6 après le déclenchement, avec une dose de 80 µg (soit 8 clics du stylo). Il existe toutefois d’autres options de déclenchement, selon l’évaluation médicale. Le transfert est programmé à une date précise permettant de synchroniser l’âge de l’embryon et le délai par rapport à l’ovulation afin d’optimiser les chances d’implantation.
Si plusieurs échecs d’implantation surviennent, une étiologie doit être recherchée et des traitements pourront être proposés en fonction. Le bilan comprend plusieurs examens réalisés au cours d’une demi-journée en hospitalisation de jour.
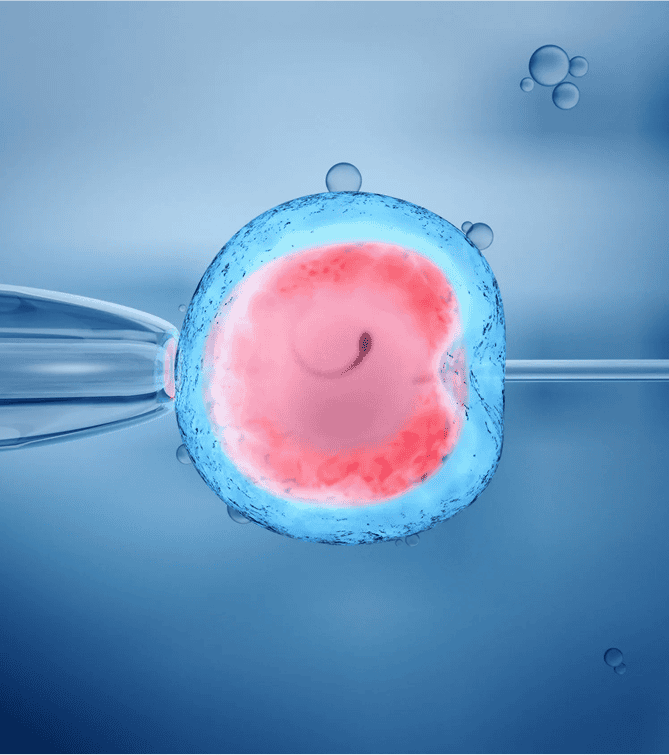
Procédure pratique
Au laboratoire, l’embryon est décongelé avant votre venue. Un biologiste vous contactera pour vous informer de la reprise évolutive et de la possibilité de transférer l’embryon dans la matinée.
À votre arrivée, votre identité sera vérifiée. Si vous êtes en couple, il est impératif que les deux membres du couple soient présents pour le transfert.
Vous devez impérativement présenter un document officiel d’identité (carte d’identité, titre de séjour en cours de validité ou passeport) à chacune de vos venues. Les permis de conduire ne sont pas acceptés.
L’embryon sera placé dans un fin cathéter. Après la mise en place du spéculum, le biologiste donne au gynécologue le cathéter contenant l’embryon. Le cathéter est passé à travers le col jusqu’au fond utérin. Lorsque l’échographie confirme la position adéquate du cathéter, l’embryon est déposé au fond de l’utérus.
Le transfert d’embryon est un acte indolore réalisé lors d’un examen gynécologique classique sans anesthésie.
À la suite du transfert, si vous le souhaitez, vous pourrez rester allongée pendant environ 5 à 10 minutes. Dans les jours qui suivent, il n’existe aucune contre-indication spécifique suite au transfert d’embryon. Seules les consignes usuelles pour toute femme enceinte doivent être suivies (hygiène de vie et alimentation). La prise de sang pour détecter l’hCG (ou hormone chorionique gonadotrope) doit être réalisée à la date précisée par l’équipe médicale.
